Pela primeira vez na história, crianças e adolescentes estão sofrendo de ansiedade mais do que pessoas adultas. E geralmente é o Transtorno de Ansiedade Generalizada (TAG) que causa os maiores prejuízos, pincipalmente os psicológicos, por óbvio. Dados da Rede de Atenção Psicossocial (RAPS) do Sistema Único de Saúde (SUS) revelam que de 2013 a 2023, a taxa de jovens de 10 a 14 anos atendidos por transtornos de ansiedade chegou a 125,8 por 100 mil habitantes, enquanto a de adolescentes de 15 a 19 anos atingiu 157 por 100 mil.


A Organização Mundial da Saúde (OMS) define a adolescência como o período entre 10 e 19 anos. A definição é baseada em critérios de desenvolvimento biológico, psicológico e social, não apenas na idade cronológica. Isso permite que políticas e programas de saúde pública atendam melhor às necessidades específicas desse grupo etário, abrangendo educação sexual, saúde mental, prevenção ao uso de substâncias e apoio ao desenvolvimento educacional e profissional. Entre adultos acima de 20 anos, a taxa ficou em 112,5 por 100 mil.
O psiquiatra infantil Guilherme Polanczyk, professor da Faculdade de Medicina da Universidade de São Paulo (USP), destaca que “a pandemia exacerbou os problemas de depressão e ansiedade mais do que se esperava”. Ele aponta mudanças culturais e sociais significativas na última década, muitas das quais ligadas ao uso de redes sociais, como fatores contribuintes. No entanto, Polanczyk adverte contra simplificações: “Embora as redes sociais desempenhem um papel, é perigoso atribuir a crise apenas a elas.”

Outro ponto crítico levantado por Polanczyk é a distorção crescente dos transtornos psicológicos nas redes sociais. Influenciadores frequentemente simplificam diagnósticos, confundindo emoções humanas normais, como tristeza e ansiedade, com depressão clínica. “Todos sentimos ansiedade em algum grau, assim como tristeza, que não necessariamente significa depressão,” alerta o especialista.
SAÚDE MENTAL INFANTOJUVENIL: PREVENÇÃO URGENTE

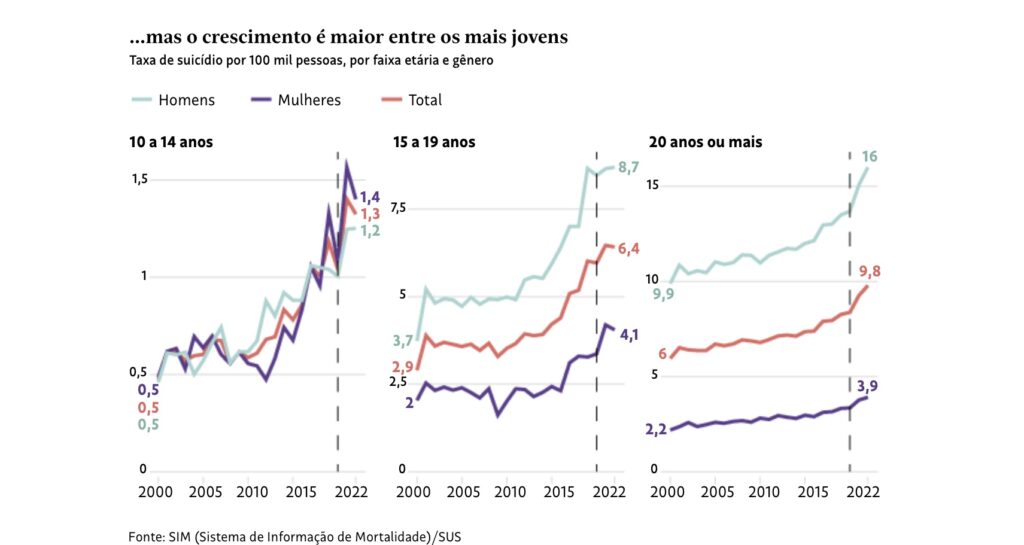
A situação é ainda mais alarmante quando se considera os dados de suicídio. O Brasil segue uma tendência global de aumento significativo dos casos de suicídio entre jovens, especialmente meninas de 10 a 14 anos, cuja taxa cresceu 221% de 2000 a 2021, em comparação com um aumento de 170% entre meninos. A psicóloga Karen Scavacini, fundadora do Instituto Vita Alere de Prevenção e Posvenção do Suicídio, ressalta: “As meninas são particularmente vulneráveis a conteúdos que afetam a autoestima e a imagem corporal, além de sofrerem violências online.”
A DIVERGÊNCIA QUE CONVERGE
O psicólogo americano Jonathan Haidt, em seu livro “A Geração Ansiosa: Como a Infância Hiperconectada Está Causando uma Epidemia de Transtornos Mentais”, argumenta que a superproteção offline dos pais, combinada com liberdade irrestrita online, contribui significativamente para a crise de saúde mental. Haidt apresenta dados de vários países que mostram uma correlação entre o aumento do uso de smartphones e a piora nos índices de saúde mental.

Entretanto, Candice L. Odgers, professora de psicologia da UC Irvine, contesta a tese de Haidt, afirmando que ele distorce estudos para apoiar suas conclusões. Odgers sugere que discriminação estrutural, dificuldades econômicas e a epidemia de opioides são fatores mais relevantes para a crise nos EUA. Haidt rebate, afirmando que essas explicações não coincidem com os dados globais da mesma forma que a popularização dos smartphones.
Enquanto Odgers e Haidt se questionam, no Brasil os dados do SUS e do Instituto Brasileiro de Geografia e Estatistica (IBGE) não são encorajadores. A incidência de depressão aumentou dramaticamente entre jovens de 18 a 21 anos, passando de 2,47% em 2013 para 6,23% em 2019, um salto de 152,5%. Para indivíduos acima de 22 anos, a taxa subiu de 8,12% para 10,57%, um aumento de 30,2%. Esses números indicam uma tendência preocupante de deterioração da saúde mental entre os jovens.
Karen Scavacini destaca a necessidade de educação digital para os pais: “Crianças espelham o comportamento dos pais, que precisam se conscientizar sobre o tempo de tela e seu impacto.” Ela acrescenta que o uso indiscriminado de mídias sociais, sem orientação, está associado a comportamentos de autoagressão, sintomas de depressão e ansiedade, estresse, baixa satisfação com a vida e baixa autoestima.
INFRAESTRUTURA NÃO SUPORTA A DEMANDA NO AMAPÁ

De acordo com dados do Ministério da Saúde, o Amapá apresenta uma média de 10 a 12 suicídios por 100 mil habitantes por ano, posicionando-se entre os estados com as maiores taxas de suicídio no Brasil.
A situação da saúde mental no estado é preocupante, com desafios expressivos em termos de infraestrutura e acesso ao tratamento. Ainda de acordo com a apuração do Ministério da Saúde, a rede de atendimento em saúde mental do Amapá inclui serviços como o Hospital de Emergência em Macapá (HE), que oferece atendimento psicológico 24 horas para crises de ansiedade, depressão e tentativas de suicídio.
O HE está sendo reconstruído pelo Governo do Amapá e a expectativa é que o atendimento à saúde mental seja acrescido de mais profissionais e uma estrutura mais humanizada para o atendimento. Em relação ao atual HE, os pacientes podem ficar internados por até 72 horas ou até a estabilização psicológica, sendo posteriormente encaminhados para a Enfermaria Psiquiátrica do Hospital de Clínicas Alberto Lima (HCAL)

A enfermaria psiquiátrica e o ambulatório de saúde mental do Hospital de Clínicas Alberto Lima (HCAL), até o fechamento do boletim epidemiológico do MS, em fevereiro, já haviam cadastrado cerca de 16 mil usuários, demonstrando a precariedade da infraestrutura diante da demanda de pacientes. o HCAL possui ainda três Centros de Atenção Psicossocial (Caps), que oferecem suporte para transtornos mentais severos, dependência de substâncias e atendimento infantojuvenil.
EM 30 de dezembro de 2019, a Lei nº 2.469/19 instituiu a Política Estadual de Prevenção da Automutilação e Suicídio, e criou a Semana Estadual de Valorização da Vida no estado do Amapá. Esta lei estabelece uma estratégia permanente do poder público estadual, em parceria com os municípios, para a redução dos índices de suicídio e automutilação no Amapá, além de estabelecer medidas de prevenção e tratamento.
Anteriormente, o então deputado estadual Pedro da Lua (PSC), havia apresentado o projeto de lei 182/15 que também propunha a instituição da Semana Estadual de Valorização da Vida e Prevenção ao Suicídio. No entanto, a lei que efetivamente instituiu essa semana foi a 2.469 de 2019 de autoria do Poder Executivo à época, definindo diretrizes para a organização da rede de atenção à saúde mental, determinando princípios para a atenção integral às pessoas com sofrimento ou transtorno mental.
Para enfrentar esses desafios, é essencial fortalecer a Rede de Atenção Psicossocial (RAPS) que é formada pelos seguintes pontos de atenção: Unidade Básica de Saúde/Estratégia de Saúde da Família (UBS/ESF), Centros de Atenção Psicossocial (CAPS), Unidades de Acolhimento (UA), Serviços Residenciais Terapêuticos (SRT), Programa de Volta para Casa (PVC), Unidades de Pronto Atendimento (UA), SAMU, Hospitais Gerais e Centros de Convivência e Cultura.
UM BOLETIM NADA ALVISSAREIRO
As informações que se seguirão foram extraídas do Boletim Epidemiológico número 04, “Panorama dos Suicídios e Lesões Autoprovocadas no Brasil de 2010 a 2021, elaborado pela Secretaria de Vigilância em Saúde e Ambiente, subordinada ao Ministério da Saúde e foi divulgado em 06 de fevereiro de 2024. Nos achados desta análise chamam atenção para a necessidade de fortalecimento de ações de prevenção do suicídio e promoção da saúde mental no Brasil, de ações para o enfrentamento do estigma relacionado aos transtornos mentais e ao suicídio, bem como a expansão da rede de atenção psicossocial a fim de garantir o acesso democrático aos serviços de saúde mental no país.
Em 2019, foi publicado o Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas e Agravos não Transmissíveis no Brasil (2021-2023), estabelecendo como meta interromper o crescimento dos suicídios no país até 2030 e pôr em prática ações para o enfrentamento dessas violências, sendo fundamental atuar para a implantação das ações e das metas do plano em todos os níveis da gestão do Sistema Único de Saúde (SUS).
No mesmo ano, foi instituída a Política Nacional de Prevenção da Automutilação e do Suicídio (PNPAS) por meio da Lei no 13.819, de 26 de abril. Em 2020, foi criado o Comitê Gestor da PNPAS por meio do Decreto no 10.225, de 5 de fevereiro, com o papel de atuar para a implementação da política. Torna-se necessário, nesse sentido, fortalecer a política e o comitê gestor para o desenvolvimento e a implantação de uma agenda estratégica e um plano de ações intersetorialmente articulado para o enfrentamento do suicídio, considerando a diversidade de aspectos sociais e culturais.

Desde a publicação do relatório “Preventing suicide: a global imperative” (Prevenção do Suicídio: Um Imperativo Global), pela Organização Mundial da Saúde (OMS) em 2014, o suicídio é reconhecido como uma prioridade de saúde pública global. Anualmente, mais de 700 mil pessoas cometem suicídio, com cerca de 80% dessas mortes ocorrendo em países de média e baixa renda.
O Brasil ocupa a 155ª posição entre 214 países e territórios quanto às taxas de suicídio padronizadas por idade, conforme o estudo “Global Burden of Disease” (Carga Global de Doenças) de 2019. Países como Groenlândia, Lesoto, Quiribati e Guiana lideram essas taxas.
Embora o Brasil não esteja no topo das taxas globais, a mortalidade por suicídio tem crescido preocupantemente no país. Entre 2000 e 2018, houve um aumento médio anual de 1,4% nas taxas de suicídio, com um crescimento mais acentuado a partir de 2014, registrando um incremento de 3,2% ao ano.
Em 2019, o suicídio foi a quarta principal causa de morte entre jovens de 15 a 29 anos globalmente, perdendo apenas para lesões no trânsito, tuberculose e violências interpessoais. No Brasil, o Sistema de Informações sobre Mortalidade (SIM) indicou o suicídio como a segunda causa de morte entre adolescentes de 15 a 19 anos e a quarta entre jovens de 20 a 29 anos.
O suicídio resulta de uma complexa interação de fatores individuais e coletivos, incluindo aspectos biológicos, psíquicos, sociais, culturais e econômicos. Fatores de risco significativos incluem a história de suicídio na família, acesso a meios letais (como armas de fogo e venenos), e experiências de vida estressantes, como morte de entes queridos, diagnósticos de doenças graves, divórcio, violência doméstica, desemprego, dificuldades financeiras e migração forçada.
PREVENÇÃO E INTERVENÇÃO PELA VIDA
Em 2021, o Brasil registrou um total de 15.507 suicídios. Destes, 77,8% ocorreram entre homens. Nesse ano, o suicídio foi a 27ª causa de morte no país, afetando de forma significativa a população adolescente e adulta jovem.
Entre crianças e adolescentes de 5 a 14 anos, o suicídio foi a 11ª causa de morte. Para adolescentes e jovens de 15 a 19 anos, foi a terceira principal causa de mortalidade, enquanto na faixa etária de 20 a 29 anos, foi a quarta. Entre adultos de 30 a 49 anos, o suicídio ocupou a 9ª posição, caindo para a 34ª entre aqueles de 50 a 69 anos, e para a 58ª posição na faixa de 70 anos ou mais.
A DOR DA ALMA DÓI NO CORPO
Em 2021, o Sistema de Informações de Agravos de Notificação (Sinan) registrou 114.159 casos de violência autoprovocada. Desses casos, 70,3% ocorreram entre mulheres. A maior parte das notificações (60,2%) foi de pessoas com idades entre 20 e 49 anos. Entre adolescentes, as notificações foram mais frequentes no sexo feminino: 11,5% na faixa de 5 a 14 anos e 23,2% na faixa de 15 a 19 anos, em comparação com 4,1% e 17,5%, respectivamente, no sexo masculino.
Em suma, a violência autoprovocada envolve comportamentos em que uma pessoa causa dano a si mesma intencionalmente, como automutilação e tentativas de suicídio. Esses comportamentos são sinais de sofrimento emocional intenso, frequentemente associados a condições de saúde mental como depressão, ansiedade e transtornos de personalidade.
Os sinais e sintomas incluem cicatrizes, hematomas, mudanças de humor, isolamento social e sentimentos de desesperança. O tratamento envolve terapia psicossocial, medicação, apoio social e intervenções em crises. A violência autoprovocada é um problema sério de saúde mental que requer atenção especializada.
VIVA O SUS, VIVA OS CAPS!
Os Caps sempre enfrentaram dificuldades para funcionar de forma ideal devido a problemas de subfinanciamento e falta de pessoal qualificado. Estudos apontam que a integração dos serviços de saúde mental no Brasil precisa de melhorias consideráveis, especialmente na coordenação entre os cuidados primários e os serviços especializados de saúde mental.
Justo afirmar que ultimamente houve um investimento na estrutura dos Caps, mas a necessidade dos neuridivergentes em se tratar é urgente. Mesmo assim, os Centros de Atenção Psicossocial (Caps), através de toda a hierarquia dos centros, vêm desempenhando um acolhimento providencial no suporte contínuo aos pacientes com transtornos mentais. Estes centros estão distribuídos da seguinte forma:

Centro De Atenção Psicossocial Para Álcool E Outras Drogas – CAPS AD / Espaço Acolher
Endereço: Avenida: Cora de Carvalho, 1731, Bairro: Santa Rita, Macapá-AP.
Público alvo: Atende pessoas a partir de 18 anos de idade, que apresentam intenso sofrimento psíquico decorrente do uso de crack, álcool e outras drogas.
Atendimento: Os atendimentos ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços, atende demandas espontâneas e encaminhadas de outros serviços.
Centro De Atenção Psicossocial Para Álcool E Outras Drogas – CAPS AD De Santana
Endereço: Av. Lucena de Azevedo, nº 499 – Bairro Vila Daniel , Santana-AP.
Público alvo: Atende pessoas a partir de 18 anos de idade, que apresentam intenso sofrimento psíquico decorrente do uso de crack, álcool e outras drogas.
Atendimento: Os atendimentos ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços, atende demandas espontâneas e encaminhadas de outros serviços.
Centro De Atenção Psicossocial – CAPS III / Casa Gentileza
Endereço: Av. Marcílio Dias, 1395, Bairro: Jesus de Nazaré, Macapá-AP.
Público alvo: O atendimento é para pessoas a partir de 18 anos de idade com transtornos mentais graves e persistentes. Especificamente os transtornos mentais Maiores/Psicóticos: ex: Esquizofrenia e Transtorno Afetivo Bipolar.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.
Centro De Atenção Psicossocial Tipo 1 – CAPS 1 De Oiapoque
Endereço: R. Djalma Limeira, 551 – Oiapoque, AP, 68980-000
Público alvo: Atende pessoas a partir de 12 anos de idade que apresentam prioritariamente intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.
Centro De Atenção Psicossocial Tipo 1 – CAPS 1 De Laranjal Do Jari
Endereço: Rua Vitória Régia, nº 2500 – Laranjal do Jari-AP.
Público alvo: Atende pessoas a partir de 18 anos de idade que apresentam prioritariamente intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.
Centro de Atenção Psicossocial Infanto Juvenil – CAPS IJ / Espaço JAPIIM de Santana
Endereço: Rua Adalvaro Alves Cavalcante, nº 941, Bairro Central – Santana-AP.
Público alvo: CAPSi – Espaço Japiim – Atende crianças e adolescentes de 6 a 17 anos de idade com transtorno mentais graves e persistente e com necessidades decorrentes do uso de álcool e outras drogas.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.
Centro de Atenção Psicossocial Infantil Juvenil – CAPS i de Macapá
Endereço: Rua: Redenção, nº 432, Bairro: Jardim Marco Zero, Macapá-AP.
Público alvo: É o equipamento que se destina a atender crianças e adolescentes com transtornos mentais severos e persistentes. Autismo e aqueles que fazem uso abusivo de substâncias psicoativas (SPA’s), com práticas auto lesivas, ideação e tentativas de suicídio.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.
Centro De Atenção Psicossocial Tipo 1 – CAPS 1 De Porto Grande
Endereço: Av. Soldado Valdinei Pereira, s/n – Bairro: Nova Esperança – Porto Grande
Público alvo: Atende pessoas a partir de 18 anos de idade que apresentam prioritariamente intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida.
Atendimento: Ocorrem de segunda a sexta-feira em dois turnos (manhã e tarde), atende demandas espontâneas e encaminhadas de outros serviços.













